В этом браузере сайт может отображаться некорректно. Рекомендуем Вам установить более современный браузер.
Chrome Safari Firefox Opera Explorer Продление жизни пациентов на поздних стадиях рака яичников
Ежегодно во всем мире многие пациенты сталкиваются с диагнозом «канцероматоз брюшины». К ним относится целый ряд онкологических заболеваний – в том числе и пациенты с такими относительно редкими заболеваниями как злокачественная мезотелиома и псевдомиксома брюшины (ПМБ). Однако намного чаще канцероматоз брюшины возникает в результате распространения метастазов при первоначальном рака яичников или желудка, например. Еще не так давно канцероматоз брюшины было крайне сложно лечить, так как болезнь развивается агрессивно, у пациентов развивался тяжелый асцит, качество жизни значительно ухудшалось и прогноз у таких пациентов был крайне неблагоприятным.
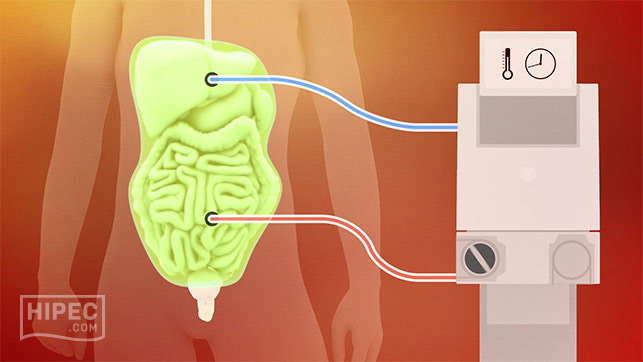
К счастью, методы лечения подобных тяжелых диагнозов, таких как эрозивный бульбит, все время развивается и совершенствуется. Один из таких новых методов лечения заключается в хирургическом удалении всей видимой опухоли из брюшной полости с последующим промыванием «горячей химиотерапией». Медицинским языком это называется «циторедуктивная операция» (ЦРО) и «гипертермическая интраперитонеальная химиотерапия» (hyperthermic intra-peritoneal chemotherapy).
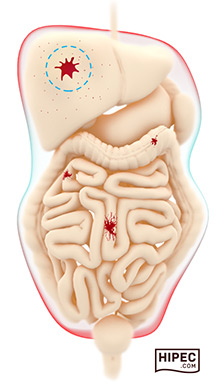
Если объяснить все проще, то по сути это хирургическое удаление всех доступных (видимых) участков опухоли, а все остаточные раковые клетки затем уничтожается с помощью высокоактивной химиотерапии, которая заливается в брюшную полость, по сути это применение химиотерапии местно. Что примечательно, химический препарат подогревается до 41 градусов с помощью специального устройства, и таким образом повышается его эффективность и шанс уничтожить все раковые клетки. Благодаря такому комплексному подходу онкологи добиваются значительного увеличения продолжительности жизни и снижают риск рецидива болезни, и в некоторых случаях улучшается качество жизни пациента.
Так как HIPEC весьма агрессивная процедура, существует множество факторов, которые влияют на целесообразность применения этого протокола для каждого отдельного пациента. Именно поэтому проводить лечение должны профессионалы, специализирующие на этой процедуре, а подбирать мультидисциплинарный центр, авторизированный ее проводить, нужно доверить только компетентным медицинским координаторам.
Понятно, что HIPEC - вмешательство достаточно масштабное, длительность операции колоссальна (может занимать до 10 часов под общим наркозом) и даже само описание протокола выглядит пугающе - применяются токсичные препараты, хирургическая часть больше напоминает разбор конструктора, в процессе даже участвует электрический ток. Однако наш опыт показал, что применение HIPEC усложняет процесс восстановления после операции не критично, а долгосрочная польза для пациента очевидна – этот неоднозначный протокол может быть очень эффективным инструментом спасения жизни и здоровья даже в крайне тяжелых случаях. При этом добавление HIPEC к стандартному хирургическому лечению не приводило к росту уровня осложнений или числа смертей, связанных с проводимым лечением.
Для каких пациентов подходит?
HIPEC-лечение в настоящее время считается стандартом медицинской помощи во многих странах для пациентов с мезотелиомой, псевдомиксомой брюшины и пациентами с раком брюшины, первично вызванной колоректальной опухолью. Некоторые клинические центры также применяют HIPEC по другим показаниям, например, при канцероматозе брюшины при первичном раке желудка или яичников.
Видео, наглядно демонстрирующее применение HIPEC:
Ниже мы подготовили и перевели резюме исследования, которое было опубликовано в январе 2018 года в медицинском журнале The New England Journal of Medicine, результаты которого указывают на существенное повышение выживаемости пациенток с распространенным раком яичников, получавших лечение HIPEC. И по результатам, в среднем пациентки, получавшие лечение в сочетании с HIPEC, жили на 12 месяцев дольше, чем пациенты без проведения HIPEC.
Исследование было проведено в Нидерландах доктором Виллемин ван Дрил и командой ученых, специализирующихся на данной проблеме. По словам онкохирурга доктора Игнаса де Хингх, президента Голландской группы по перитонеальной онкологии, это исследование является крупным шагом вперед в лечении рака яичников. «Это весьма обнадеживающий результат, и в настоящее время мы ищем способы внедрения данного метода лечения в голландскую систему здравоохранения».
Традиционно лечение впервые выявленного рака яичников на поздних стадиях обычно включает проведение циторедуктивной операции и системной химиотерапии. И данное исследование проводилось с целью понять, позволяет ли проведение гипертермической интраперитонеальной химиотерапии (HIPEC) в качестве дополнения к интервальной циторедуктивной операции улучшить прогнозы у пациенток, получающих неоадъювантную химиотерапию по поводу эпителиального рака яичников III стадии.
В рамках многоцентрового открытого исследования III фазы авторы рандомизировано разделили 245 пациенток (с достигнутой стабилизацией заболевания после трех циклов химиотерапии карбоплатином и паклитакселом) на проведение интервальной циторедуктивной операции с или без назначения HIPEC с применением цисплатина. Рандомизацию проводили непосредственно во время хирургического вмешательства в тех случаях, когда полагали, что в результате операции можно достичь отсутствия видимых проявлений заболевания (полная циторедукция) или сохранения лишь одного или нескольких остаточных опухолевых очагов размером 10 мм и менее в диаметре (оптимальная циторедукция). В послеоперационном периоде проводили три дополнительных цикла химиотерапии карбоплатином и паклитакселом. Первичной конечной точкой была безрецидивная выживаемость. Общая выживаемость и профиль побочных эффектов были ключевыми вторичными конечными точками.
Результаты
По результатам анализа всех включенных пациенток, рецидив заболевания или смерти были зарегистрированы у 110 из 123 (89%) пациенток с выполненной циторедуктивной операцией без HIPEC (группа хирургического вмешательства) и у 99 из 122 (81%) пациенток с выполненной циторедуктивной операцией в сочетании с HIPEC (группа хирургического вмешательства плюс HIPEC).
Медиана безрецидивной выживаемости составила 10,7 месяца в группе проведения хирургического вмешательства и 14,2 месяца в группе проведения хирургического вмешательства плюс HIPEC. При медиане последующего наблюдения 4,7 года умерли 76 (62%) пациенток из группы проведения хирургического вмешательства и 61 (50%) пациентка из группы проведения хирургического вмешательства плюс HIPEC. Медиана общей выживаемости составила 33,9 месяца в группе проведения хирургического вмешательства и 45,7 месяца в группе проведения хирургического вмешательства плюс HIPEC. Доли пациенток с нежелательными явлениями 3 или 4 степени тяжести были сходными в двух группах лечения (25% в группе проведения хирургического вмешательства и 27% в группе проведения хирургического вмешательства плюс HIPEC).
Выводы
У пациенток с эпителиальным раком яичников III стадии HIPEC в качестве дополнения к интервальной циторедуктивной операции способствовала достижению более длительной безрецидивной выживаемости и общей выживаемости по сравнению с проведением только лишь хирургического вмешательства и не приводила к повышению частоты развития побочных эффектов.
Эффективность
В процессе последующего наблюдения продолжительностью 4,7 года у 209 из 245 (85%) был зарегистрирован рецидив заболевания или смерть пациента; медиана безрецидивной выживаемости была длительнее на 3,5 месяца в группе проведения циторедуктивной операции в сочетании с HIPEC по сравнению с группой проведения только лишь хирургического вмешательства (14,2 месяца относительно 10,7 месяца).
Вероятность безрецидивной выживаемости спустя 3 года составила 8% в группе проведения хирургического вмешательства и 17% в группе проведения хирургического вмешательства плюс HIPEC.
Общая выживаемость составила 33,9 месяца в группе проведения хирургического вмешательства и 45,7 месяца в группе проведения хирургического вмешательства плюс HIPEC. Вероятность общей выживаемости спустя 3 года составила 48% в группе проведения хирургического и 62% в группе проведения хирургического вмешательства плюс HIPEC.
Безопасность и качество жизни
В целом у более чем у 95% пациенток из обеих групп возникло как минимум одно нежелательное явление вне зависимости от степени тяжести в период от момента рандомизации до 6-й недели после завершения последнего цикла химиотерапии. Но между двумя группами не было зарегистрировано значимых различий в частоте развития нежелательных явлений любой степени тяжести. Нежелательные явления 3 или 4 степени были зарегистрированы у 30 (25%) пациенток из группы проведения хирургического вмешательства и у 32 (27%) пациенток из группы проведения хирургического вмешательства плюс HIPEC. В обеих группах лечения самыми частыми нежелательными явлениями 3 или 4 степени тяжести были боль в животе, инфекция и кишечная непроходимость. В группе хирургического вмешательства был зарегистрирован один случай со смертельным исходом в пределах 30 дней после проведения операции.
Резекция кишечника была выполнена 59 пациенткам: 30 пациенткам из группы проведения хирургического вмешательства и 29 пациенткам из группы проведения хирургического вмешательства плюс HIPEC. Среди пациенток с выполненной резекцией кишечника колостомию или илеостомию чаще проводили пациенткам из группы проведения хирургического вмешательства плюс HIPEC (21 из 29 [72%] пациенток), чем пациенткам из группы проведения хирургического вмешательства (13 из 30 [43%] пациенток).
Общая длительность госпитализации составила 8 дней в группе проведения хирургического вмешательства и 10 дней в группе проведения хирургического вмешательства плюс HIPEC, включая 1 день пребывания в отделении реанимации и интенсивной терапии в соответствии с требованиями протокола. Период времени между завершением хирургического вмешательства и возобновлением химиотерапии после операции была сходной в двух группах (30 дней в группе проведения хирургического вмешательства и 33 дня в группе проведения хирургического вмешательства плюс HIPEC). Частота завершения всех трех циклов химиотерапии после хирургического вмешательства была также сходной в двух группах (90% в группе проведения хирургического вмешательства и 94% в группе проведения хирургического вмешательства плюс HIPEC соответственно).
