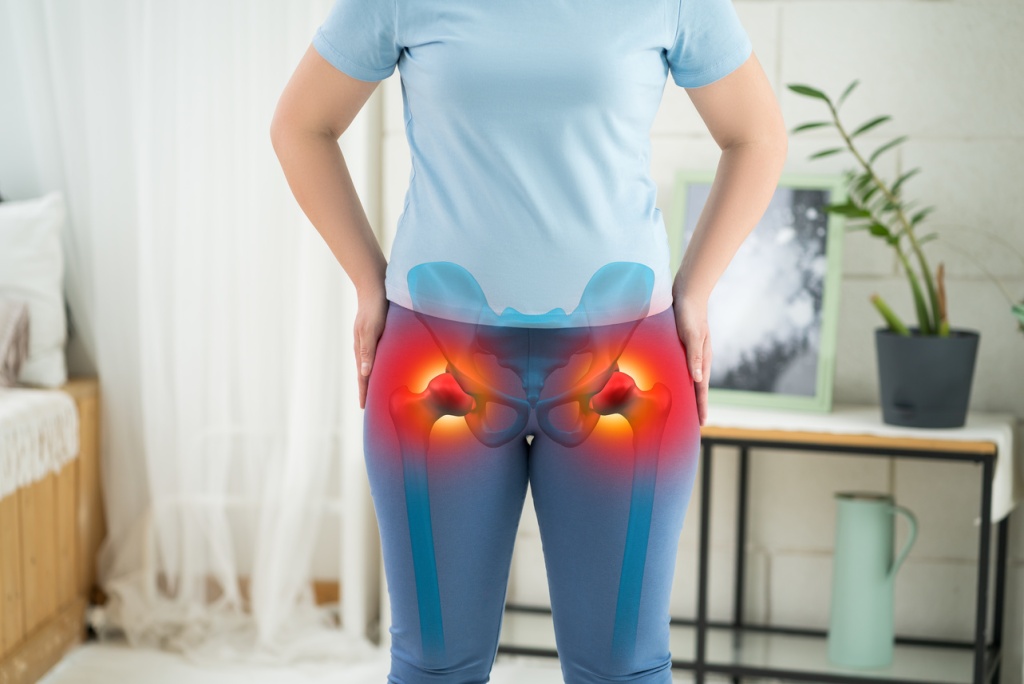
Коксартроз – один из самых частых, сложных диагнозов в ортопедии. Занимает второе место по количеству диагностированных случаев суставных патологий. Заболевание представляет собой тяжелый тип остеоартроза, характеризующийся прогрессирующим разрушением структур тазобедренных суставов. Обычно развивается у пожилых пациентов. Однако, в последние годы наблюдается значительное «омоложение» патологии. По данным медицинской статистики, коксартроз выявляется у трети больных 50 лет и старше. В возрастной группе больных от 70 лет этот показатель приближается к 100%. Заболевание прогрессирует достаточно медленно. Если диагностировать его на ранних этапах развития, можно замедлить патологические процессы в тканях, избежать инвалидизации человека.
 «Фотобанк Лори»
«Фотобанк Лори»
Причины развития
Врачи относят коксартроз к категории дистрофических патологий. Заболевание начинается с того, что в суставном хряще формируются микротрещины, уплотнения. Его поверхность утрачивает гладкость. Для компенсации неровностей хрящевая ткань в месте дефекта уплотняется, заменяется костной. Появляются остеофиты (разрастания кости). Состав суставной жидкости меняется. Она перестает выполнять смазывающие, амортизирующие функции. В результате суставная щель сужается, костные элементы срастаются друг с другом. Конечность постепенно утрачивает подвижность.
Несколько лет назад врачи считали, что основной причиной развития тазобедренного артроза является поражение хрящевой ткани. Однако, последние исследования показали, что главным провоцирующим заболевание фактором выступают метаболические нарушения в костной ткани тазобедренного сустава. Из-за недостатка питания ее плотность уменьшается. Появляются патологические разрастания. Формируется очаг воспаления, который распространяется на суставный хрящ, вызывает его деградацию. Болезнь начинается при совокупности генетических и внешних факторов риска.
«Спусковым крючком» для развития заболевания выступают:
-
врожденная дисплазия тазобедренного сустава;
-
перенесенная травма области таза;
-
инфекционное поражение;
-
некроз суставной головки асептического характера;
-
подагра;
-
аутоиммунные состояния (например, ревматический артрит);
-
врожденный вывих бедра;
-
остеохондропатия (или болезнь Пертеса).
Когда первоначальную причину болезни установить не удается, ее определяют как идиопатическую.
Также врачи выделили факторы, повышающие риск развития артроза тазобедренного сустава. В их числе:
-
избыточная масса тела;
-
заболевания, связанные с нарушением обменных процессов (такие, как сахарный диабет);
-
пожилой возраст;
-
недостаточная либо избыточная физическая активность;
-
гормональные сбои;
-
женский пол;
-
другие патологии опорно-двигательного аппарата (сколиоз, плоскостопие и прочие).
Врачи выявили генетическую природу заболевания. Так, в 60% диагностируемых случаев выявлялась наследственная природа болезни. У некоторых пациентов заболевание провоцирует мутация молекул, «ответственных» за синтез коллагена.
Классификация, стадии развития заболевания
В зависимости от этиологии врачи делят артроза тазобедренного сустава на:
-
первичный – к данной группе относят формы заболевания, происхождение которых установить не удалось. Болезнь развивается на фоне клинического здоровья пациента. По распространенности подразделяется на локальный и генерализованный вид;
-
вторичный – проявляется после ранее перенесенной патологии либо травмы. Встречается гораздо чаще первичного.
Ткани тазобедренного сустава разрушаются постепенно. Исходя из интенсивности их поражения, врачи выделяют три степени развития болезни:
I – бессимптомная стадия. Патологические изменения заметны только на рентгенограмме. На снимках отображаются специфические признаки (субхондральный склероз, разрастания костной ткани);
II – суставная щель заметно сужается, головка бедренной кости смещена. Остеофиты наблюдается внутри и снаружи края вертлужной впадины;
III – суставная щель сужается по всей длине, головка бедренной кости деформируется, костные разрастания объемные. Хрящ тазобедренного сустава полностью разрушается. Кости сращиваются друг с другом.
По степени распространенности болезнь бывает одно- или двусторонней. Как правило, патологические изменения сначала происходят в одном бедре, затем распространяются на второе. Чем раньше будет диагностировано заболевание, тем больше шансов сохранить полноценную двигательную активность пациента.
Основные симптомы
 «Фотобанк Лори»
«Фотобанк Лори»
Клиническая картина тазобедренного артроза проявляется постепенно. Сначала появляется скованность движений в пораженной зоне после продолжительного отдыха. Первыми возникают затруднения при выполнении вращательных движений, подъеме конечностей. По мере развития заболевания пациенту становится тяжело ходить, приседать.
Со временем к дискомфорту добавляется боль. Сначала она слабая, ощущается во время физических нагрузок, поднятия тяжестей. Затем становится постоянной, не утихает даже во сне. Особенность боли при коксартрозе – ее иррадиирущий характер. Обычно болезненность ощущается о паху, реже – в ягодичной области, колене.
Среди других симптомов артроза тазобедренного сустава:
-
хруст в ноге при движении;
-
деформация костей в пораженной области;
-
атрофия мышц ягодиц, бедра;
-
хромота;
-
мышечные спазмы;
-
пульсация бедренной артерии;
-
невозможность полностью выпрямить больную конечность;
-
нарушения сна из-за сильной боли в ноге;
-
«утиная походка» - наблюдается при двустороннем коксартрозе.
На поздних стадиях развития артроза тазобедренного сустава у пациента происходит укорочение конечности. Это приводит к другим нарушениям опорно-двигательного аппарата у больного.
Возможные осложнения
Без лечения коксартроз провоцирует снижение двигательной активности больного. Пациент лишается возможности самообслуживания. Не может долго ходить, заниматься профессиональной деятельностью, выполнять бытовые задачи.
Укорочение конечности приводит к деформации всего скелета, сколиозу. У больного начинаются боли в спине. Подобные изменения негативно сказываются на психике пациента, вызывают нервные расстройства, депрессивное состояние.
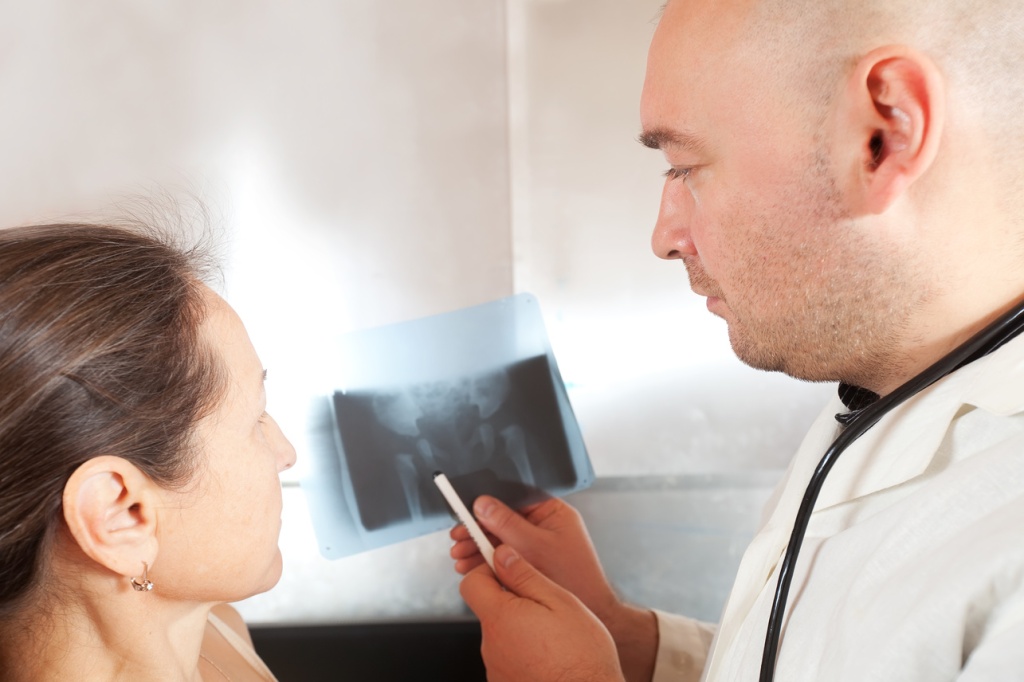
Диагностика
 «Фотобанк Лори»
«Фотобанк Лори»
Коксартроз – необратимое заболевание. Но, если обнаружить его на ранней стадии, возможно замедлить процесс разрушения тканей тазобедренного сустава, значительно продлить период полноценной двигательной активности пациента.
Однако, больные часто не обращают внимания на первые суставные симптомы болезни. Списывают их на переутомление. Оптимальное время для лечения бывает упущено.
На приеме врач опросит пациента, уточнит, есть ли наследственная предрасположенность к артрозу. Во время осмотра ортопед оценивает степень подвижности ноги, устанавливает зоны наивысшей интенсивности боли.
Для подтверждения диагноза «артроз тазобедренного сустава» врачи используют разные методы инструментальной диагностики:
-
рентгенография – показывает сужение суставной щели, уплотнение костей подхрящевой области, появление остеофитов. Чаще пациенту делают рентген обоих бедер, чтобы сравнить снимки;
-
МРТ – относится к методам ранней диагностики коксартроза. Позволяет изучить состояние всех структур пораженной зоны. Трехмерность, контрастность полученного изображения обеспечивают максимальную точность полученной информации даже при незначительных отклонениях;
-
УЗИ – необходимо для выявления первых признаков дегенерации хряща, оценки состояния связок, мышц, сухожилий.
Для выявления воспалительного процесса в суставных тканях врачи делают пациенту анализ крови на такие показатели, как:
-
С-реактивный белок;
-
СОЭ;
-
антитела к ЦЦП;
-
мочевая кислота.
Общий, биохимический анализы крови, исследование мочи необходимо провести больному перед началом лечения, чтобы обнаружить возможные противопоказания к применению тех или иных препаратов.
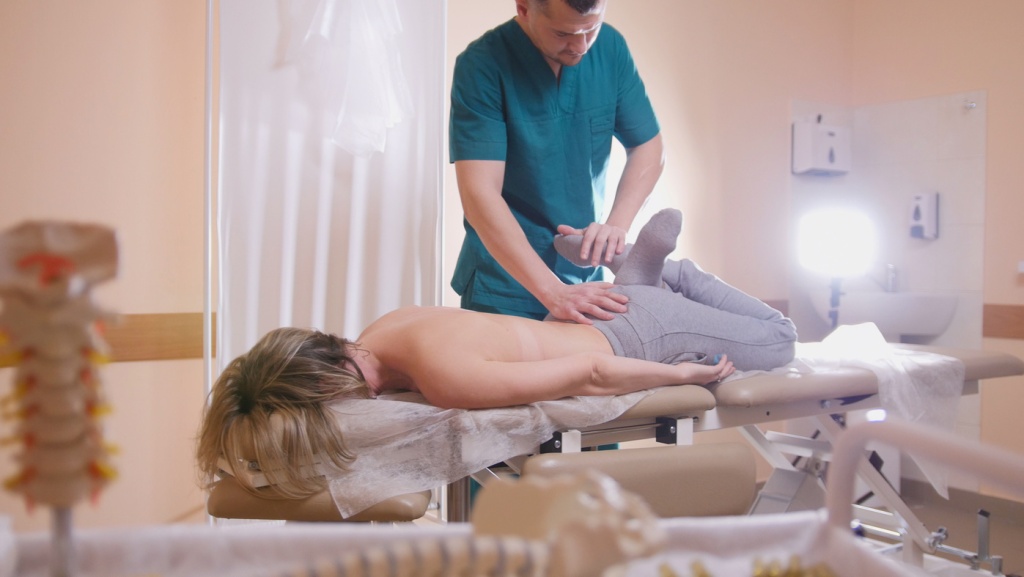
Методы лечения артроза
 «Фотобанк Лори»
«Фотобанк Лори»
Терапия коксартроза требует комплексного подхода, который объединяет медикаментозные и немедикаментозные методы с корректированием питания, образа жизни больного.
Лечение направлено на:
-
купирование боли;
-
стимуляцию кровотока в пораженной зоне;
-
устранение сопутствующих патологий;
-
замедление процесса разрушения хряща.
Для снятия боли врачи назначают препараты различных фармакологических групп:
-
нестероидные противовоспалительные препараты – эффективны на ранних стадиях развития артроза;
-
анальгетики – их чаще вводят с помощью иглы в суставную сумку;
-
миорелаксанты – необходимы при мышечных спазмах. Их совмещают с приемом иных препаратов;
-
гормональные – показаны при неэффективности средств других групп.
Обезболивающие препараты выпускают в виде таблеток, инъекционных растворов, а также мазей, кремов, пластырей. Наружные средства от артроза, как правило, имеют разогревающее действие. Быстро облегчают состояние больного, но долгосрочного эффекта не обеспечивают.
Внимание: тип обезболивающего, дозировку, длительность приема определяет врач. Самолечением заниматься нельзя. Некоторые виды препаратов могут ускорить деструктивные процессы в суставных тканях, спровоцировать другие побочные эффекты, осложнения.
Некоторые врачи дополняют лечение длительным приемом хондропротекторов. По утверждению разработчиков, эти средства оказывают восстанавливающее воздействие на хрящевую суставную ткань. Однако, доказанной эффективности эти средства не имеют. Применяются только в комплексе с другими препаратами. Чтобы восстановить полноценное питание клеток, больному назначают лекарства, стимулирующие микроциркуляцию крови.
Помимо приема фармацевтических препаратов, врачи применяют в лечении коксартроза физиотерапевтические методы воздействия:
-
электромиостимуляцию;
-
массаж;
-
механотерапию;
-
фонофорез;
-
магнитотерапию;
-
электрофорез;
-
ударно-волновую терапию.
Больному важно повысить уровень физической активности. Сохранить подвижность конечности помогает лечебная физкультура. Комплекс упражнений надо выбрать с учетом исходных данных пациента под контролем специалиста. Неподходящие или слишком интенсивные тренировки вредят больной ноге.
Больному артрозом надо избавиться от лишнего веса. В рацион следует включить растительные масла, больше продуктов, богатых витаминами, кислотами омега-3, коллагеном.
Если консервативное лечение коксартроза не приносит больному облегчения, человеку проводят операцию. Техника хирургического вмешательства зависит от стадии развития заболевания. По возможности врачи выбирают щадящий вариант, который предусматривает шлифовку поверхностей суставных костей с последующим покрытием их гладкими имплантами. Они облегчают скольжение, защищают костную ткань от разрушения.
При выраженном разрушении суставных элементов врачи проводят эндопротезирование – полную либо частичную замену пораженного артрозом органа протезом.
Профилактика коксартроза и его осложнений
 «Фотобанк Лори»
«Фотобанк Лори»
От развития артроза тазобедренного сустава не застрахован никто. Чтобы снизить риск возникновения заболевания, надо соблюдать ряд несложных правил:
-
поддерживать вес в пределах нормы;
-
полноценно питаться;
-
ежедневно заниматься физкультурой;
-
избегать механического повреждения, травмирования конечностей.
Особенно внимательно относиться к состоянию суставов надо людям, входящим в группу риска. При тяжелых нагрузках, связанных с профессиональной деятельностью, пользоваться специальными ортопедическими приспособлениями (ортезами, бандажами и прочими).
Если пациенту проводили эндопротезирование сустава при лечении тяжелой формы коксартроза, ему показана рентгенография 3, 6, 12 месяцев после проведенной операции. Далее рентген надо делать больному каждые пять лет. Для предотвращения тромбообразования пациенту назначают прием антикоагулянтов.
Артроз тазобедренного сустава — тяжелое заболевание, которое плохо поддается коррекции. Без лечения приводит к инвалидизации пациента. Единственный способ избежать опасных осложнений — внимательно относиться к своему здоровью. При первых признаках коксартроза обратиться к врачу, пройти обследование. Раннее начало терапии позволяет на долгие годы продлить полноценную жизнь больному.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения коксартроза только те медицинские центры, где действительно окажут наиболее эффективную помощь.
