Плоскостопием называют патологию, при которой свод стопы (ее внутренняя часть) не приподнята над землей. Ступня полностью касается плоской поверхности. Заболевание диагностируется у взрослых и детей. Если у малышей оно чаще проходит самостоятельно, то у взрослых без лечения способно спровоцировать тяжелые осложнения. Современная ортопедия располагает достаточным набором методов и средств, которые помогают замедлить процесс деформации, избавить пациента от негативных проявлений болезни.
 «Фотобанк Лори»
«Фотобанк Лори»
Детское плоскостопие
«Плоскостопыми» рождаются все дети. Свод образуется в процессе формирования структуры конечности. В норме он завершается в возрасте от 3,5 до 7 лет (реже продолжается до 10 лет). По мере роста малыша деформация может периодически проявляться и исчезать на фоне неравномерного развития икроножных мышц. Такая форма заболевания считается физиологической, не причиняет вреда опорно-двигательному аппарату ребенка, поскольку амортизацию при движении обеспечивает специальная жировая «подушечка».
Иная ситуация наблюдается, когда у детей диагностируют патологическую форму заболевания.
По данным врачей, к нему приводят следующие врожденные состояния:
-
синдром Элерса-Данлоса — генетическая патология, влияющая на эластичность суставных тканей, кровеносных сосудов;
-
пяточно-вальгусная деформация — неправильное строение малой берцовой кости;
-
варусная стопа — особенность конструкции ступни, характеризующаяся направлением пальцев внутрь нее;
-
детский церебральный паралич;
-
диспраксия — раскоординация движений у детей врожденного характера;
-
тарзальная коалиция — аномальное сращивание нескольких предплюсновых костей;
-
врожденная слабость связок;
-
вертикальное расположение таранной кости;
-
синдром Дауна;
-
гипермобильность суставов;
-
укорочение ахиллова сухожилия.
При данных заболеваниях ребенок должен регулярно наблюдаться у ортопеда, выполнять рекомендации врача. Это позволит остановить негативные изменения. Иногда патологию у детей получается полностью вылечить.
Виды заболевания у взрослых
По характеру поражения врачи делят плоскостопие на следующие виды:
-
поперечное – сопровождается деформацией поперечного свода;
-
продольное – предполагает патологические изменения продольного свода ступни;
-
комбинированное – сочетает оба вида негативных изменений.
Также заболевание бывает фиксированным и нефиксированным. В первом случае уплощение сводов сохраняется в свободном состоянии конечности. При нефиксированном типе патологии ступня восстанавливает анатомическую форму после снятия нагрузки с ноги.
Причины формирования плоскостопия
 «Фотобанк Лори»
«Фотобанк Лори»
Заболевание возникает у пациента по разным причинам. Врачи делят их на внутренние и внешние. К первым относится врожденная слабость (дисплазия) соединительной ткани. Эта особенность приводит к тому, что излишне эластичные мышцы, связки ослабевают, суставы, кости испытывают избыточную нагрузку, деформируются.
К внешним факторам риска развития заболевания врачи относят:
-
профессиональную деятельность, связанную с длительным стоянием или хождением на ногах;
-
ожирение, лишний вес;
-
переломы костей ноги, из-за которых человек долгое время передвигается с опорой на одну конечность. Когда травма заживает, перегруженная в период восстановления ступня продолжает деформироваться;
-
возрастные изменения связочно-мышечного аппарата;
-
беременность;
-
ревматоидный артрит;
-
гипертонию;
-
избыточные физнагрузки при спортивных тренировках;
-
травмы большеберцового заднего сухожилия;
-
сахарный диабет;
-
разную длину нижних конечностей;
-
сколиоз;
-
синдром Марфана (генетическую патологию, поражающую соединительную ткань).
Распространенной причиной развития заболевания является ношение неудобной обуви. Именно поэтому патология чаще диагностируется у женщин, которые любят туфли на шпильке. Такие модели вызывают перегруз передней части стопы, появление поперечной формы заболевания. Каблук на обуви должен быть, но не выше четырех сантиметров. Это поможет сохранить здоровье ног.
Стадии развития патологии
Деформация происходит постепенно. Врачи выделяют три стадии развития плоскостопия:
I – деформация свода отсутствует, наблюдается ослабление связочного аппарата;
II – изменения формы ступни заметны визуально, свод значительно уменьшается, стопа расширяется, «распластывается»;
III – деформация ступни ярко выражена, патология распространяется на коленные, тазобедренные, межпозвоночные суставы.
По мере развития плоскостопия нарастают клинические проявления заболевания. Чем раньше заметить негативные изменения, приступить к лечению, тем больше шансов затормозить патологические процессы.
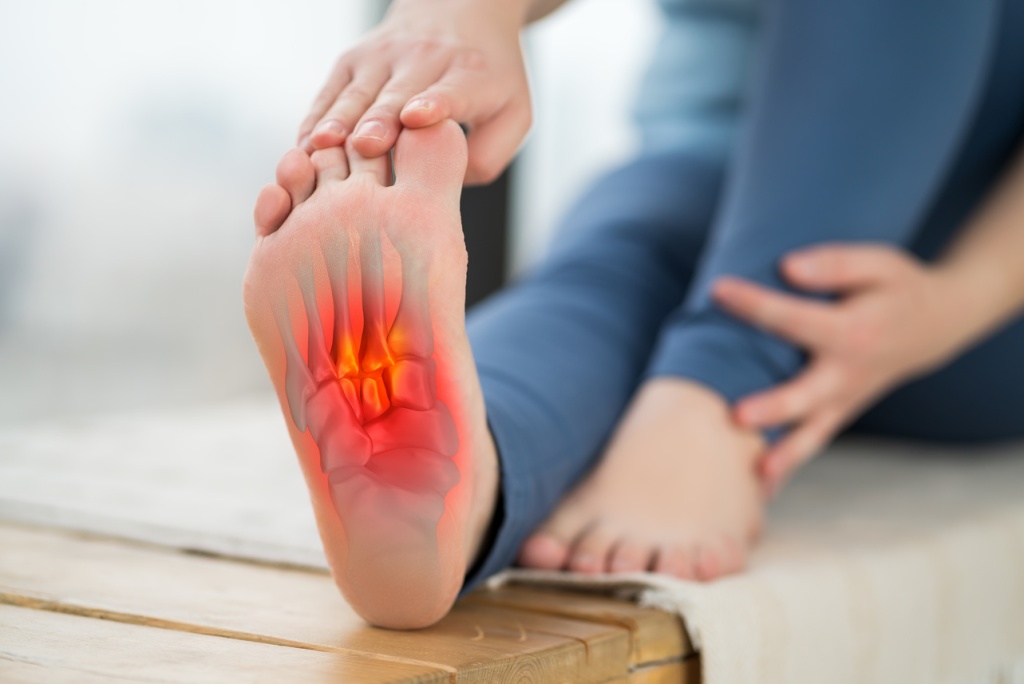
Симптомы заболевания
 «Фотобанк Лори»
«Фотобанк Лори»
Основным признаком плоскостопия у взрослых и детей является боль в ногах, быстрая утомляемость (особенно при ношении узких туфель на каблуке). Болезненность обычно возрастает при нагрузках, проходит после отдыха.
В числе других симптомов патологии:
-
отечность стоп;
-
дискомфорт при стоянии на одном месте;
-
врастание ногтей в кожу;
-
искривление больших пальцев ног;
-
невозможность встать на носочки, оторвав пятки от поверхности;
-
изменение походки;
-
формирование натоптышей, мозолей;
-
снашивание, ускоренное истирание обуви с внутренней стороны;
-
постоянное прихрамывание;
-
«наползание» пальцев друг на друга;
-
трудности с подбором обуви, необходимость приобретать модели на пару размеров больше, чем обычно.
У детей ноги всегда выглядят «плоскостопыми». Ярко выражена только врожденная форма патологии. В этом случае ступня ребенка сверху выглядит вогнутой, подошва – выпуклой. В вертикальном положении малыш опирается на пятку, а не носочек. Активное формирование нижних конечностей длится примерно до 7 лет. Если к этому моменту у ребенка развивается заболевание, он начинает жаловаться на боль в ногах после ходьбы, быстро устает во время подвижных игр.
Чем опасно плоскостопие
Из-за неправильной постановки стопы, нагрузка на конечность распределяется неравномерно. В мышцах развивается воспалительный процесс. Пациент испытывает сильную боль даже при незначительных нагрузках на ноги.
Ухудшение амортизации при ходьбе приводит к постоянной травматизации тканей. В результате в суставах стопы формируется остеоартрит. Подвижность конечности снижается.
У пациентов непропорционально развиваются мышцы голеностопа, икр. Постепенно начинаются боли в спине, бедрах, коленях. Качество жизни человека снижается. Даже непродолжительная ходьба провоцирует сильный дискомфорт. Пациент не может носить обычную обувь.
Симптоматика плоскостопия не всегда соответствует степени деформации стопы. Иногда выраженная патология практически никак себя не проявляет, а незначительные изменения, напротив, вызывают сильную боль. Поэтому важно как можно раньше записаться к врачу, пройти обследование.
Диагностика
На приеме врач осматривает ноги пациента для выявления деформации свода стопы, мозолей, изменений оттенка кожи. При опросе ортопед устанавливает основные симптомы патологии, наличие сопутствующих заболеваний.
Для уточнения стадии развития плоскостопия, вероятности проявления осложнений, больному проводят ряд тестов, аппаратных обследований:
-
подометрия – измерение ступней;
-
рентгенография – визуализирует состояние костей, суставов пациента в проблемной области. Позволяет не только диагностировать, но также отслеживать динамику развития патологии. Необходима при подготовке к операции;
-
плантография – отпечаток следа на плоской поверхности позволяет заподозрить деформацию свода;
-
электромиография – нужна для оценки состояния мышц голеностопа;
-
подография – методика изучения техники ходьбы, походки больного, других характеристик движения с помощью специальных диагностических комплексов;
-
КТ – дает более детальную картину состояния структур ступни, голеностопа. Требуется, когда рентгенологическое обследование не обеспечивает получения четкой картины деформации стопы;
-
УЗИ, МРТ – необходимо для обнаружения изменений в мягких тканях пораженной области, мышц, сухожилий.
После полного обследования пациента врач разрабатывает индивидуальную терапевтическую схему, эффективную при конкретном клиническом случае.
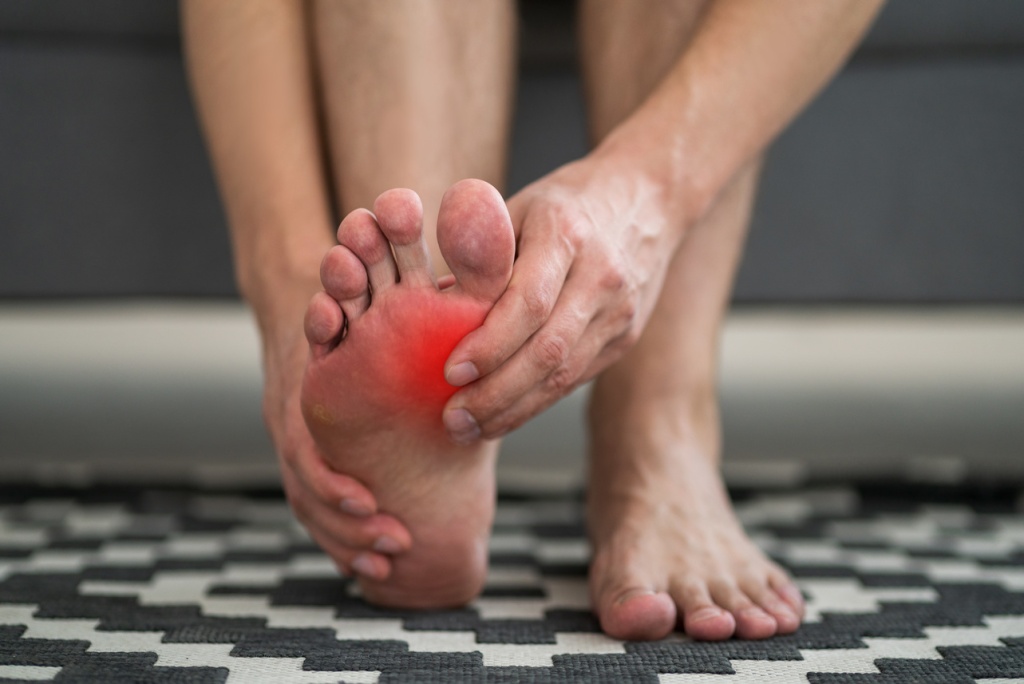
Методы лечения
 «Фотобанк Лори»
«Фотобанк Лори»
В большинстве случаев для терапии плоскостопия врачи разрабатывают комплексное консервативное лечение.
В первую очередь пациенту показано ношение специальных ортопедических изделий. Они бывают нескольких видов:
-
вкладыши для обуви, корректирующие продольный и поперечный своды ступни;
-
конструкции, увеличивающие межпальцевое пространство;
-
пяточные подкладки;
-
индивидуальные стельки.
Данные приспособления изготавливают для каждого пациента, предварительно установив тип патологии, степень ее развития, замерив ногу. Ортезы эффективно снимают боль, повышают толерантность пациента к физнагрузкам за счет перераспределения давления с избыточно напряженных мышечных волокон на ослабленные. Благодаря этому качество жизни больного улучшается.
Терапию дополняют лечебной физкультурой, массажем. Эти техники способствуют укреплению, правильному формированию мышц стопы.
Для активации кровотока в проблемной области, снятия боли, мышечного напряжения врачи применяют методы физиотерапии. Наиболее эффективны при деформации ступни:
-
ударно-волновая терапия;
-
акупунктура;
-
электрофорез;
-
парафинотерапия;
-
фонофорез;
-
гидромассаж;
-
миостимуляция;
-
магнитотерапия;
-
грязелечение;
-
кинезиотейпирование.
При выраженной симптоматике заболевания пациенту назначают нестероидные противовоспалительные препараты, мази или гели охлаждающего действия. Они помогают снять боль, усталость ног, остановить развитие воспалительного процесса.
При неэффективности консервативного лечения, наличии непроходящего болевого синдрома, больному проводят операцию, направленную на восстановление физиологического строения свода стопы.
Хирургическое вмешательство проводят разными способами:
-
реконструкция — предполагает перемещение сухожилий с последующим сращиванием суставов для придания стопе анатомически правильной формы;
-
имплантация — установка специального металлического протеза, поддерживающего свод ступни.
Выбор техники проведения операции врачи осуществляют с учетом возраста пациента, особенностей деформации конечности. В любом случае, хирургическое вмешательство достаточно сложное, требует длительного реабилитационного периода. Поэтому оперативный метод лечения заболевания применяют редко, предпочитая справиться с патологией консервативными методами.
Профилактика
 «Фотобанк Лори»
«Фотобанк Лори»
Предотвратить изменение строения стопы у детей и подростков можно, если регулярно выполнять ряд простых упражнений:
-
катать ступней скалку вперед-назад;
-
«ползать» стопой по полу, сгибая-разгибая пальцы;
-
ходить на пятках, боковых частях ступней;
-
подниматься на носочки, расставив ноги на ширину плеч.
Ребенок должен регулярно посещать ортопеда, выполнять рекомендации врача. При необходимости носить ортопедические стельки.
Хорошей профилактикой развития плоскостопия у взрослых является массаж стоп, плавание, аквааэробика. Также стоит регулярно делать упражнения, направленные на укрепление мышечного каркаса голеней, ступней. Важно носить удобную обувь подходящего размера, избегать набора лишнего веса, избыточной нагрузки на ноги.
Полностью исправить возможно только детское плоскостопие. Лечение патологии у взрослых направлено в первую очередь на купирование боли, восстановление полноценной подвижности суставов, укрепление связок, мышц в проблемной области. Если следовать всем рекомендациям врача, развитие заболевания получится значительно облегчить.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения плоскостопия только те медицинские центры, где действительно окажут наиболее эффективную помощь.
